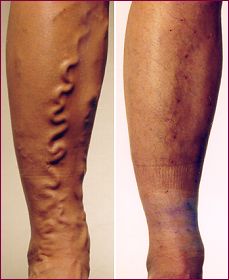
VARICES DES MEMBRES INFERIEURS
L’insuffisance veineuse superficielle chronique (plus communément appelée varices) est due à un mauvais fonctionnement des veines superficielles (= sous la peau) de votre (vos) jambe(s).
CAUSE
La cause exacte de cette insuffisance veineuse superficielle primitive est inconnue, mais elle survient préférentiellement chez la femme, favorisée par la grossesse. On retrouve fréquemment des facteurs aggravants : une hérédité familiale, l’obésité, la sédentarité, une activité professionnelle statique, des troubles de la voûte plantaire (pieds plats, pieds creux, hallux valgus…). Plus rarement, l’insuffisance veineuse superficielle est secondaire à une anomalie des veines profondes (syndrome post thrombotique ou malformations congénitales).
SYMPTOMES ET RISQUES EVOLUTIFS
Dans tous les cas, cela se traduit par une mauvaise circulation veineuse au niveau de vos jambes, particulièrement en position debout : le sang a alors tendance à descendre dans les parties les plus basses (= pieds et mollets) du fait de la pesanteur. Ceci explique les dilatations inesthétiques plus ou moins importantes, mais également les différents signes retrouvés fréquemment : lourdeurs et douleurs de jambe, fourmillements démangeaisons et impatience, crampes nocturnes, sensation de brûlure et de rougeur, œdème (= gonflement) de la cheville et du mollet, coloration foncée de la peau (= dermite ocre malheureusement définitive). A un stade plus important, la stase veineuse (= stagnation du sang) peut entraîner une atteinte du tissu cutané (= peau) responsable d’eczéma, d’hypodermite (placard inflammatoire rouge, dur et douloureux de la peau et du tissu sous-jacent), voire d’ulcère de jambe d’évolution prolongée avec des périodes de cicatrisation complète plus ou moins prolongées.
En dehors de cette évolution traînante, l’insuffisance veineuse superficielle peut être responsable de complications aiguës :
- hémorragie au niveau d’une grosse dilatation (soit spontanée, soit due à un traumatisme direct) ;
- thrombose veineuse superficielle improprement appelée para- ou périphlébite (= caillot dans une veine superficielle), pouvant évoluer vers une thrombose veineuse profonde improprement appelée phlébite (= caillot dans une veine profonde), dont le risque majeur immédiat est l’embolie pulmonaire (= caillot qui part dans le poumon) avec risque de décès selon son importance. Plusieurs années après la thrombose veineuse profonde, peut apparaître un syndrome post-thrombotique (même tableau que l’insuffisance veineuse superficielle évoluée : œdème, eczéma, hypodermite, ulcère, …) mais avec des possibilités de traitement et de guérison plus limitées. Ces complications sont imprévisibles.
POSSIBILITES THERAPEUTIQUES
Un des traitements reconnu de longue date de l’insuffisance veineuse superficielle est la chirurgie. Le but du traitement chirurgical est d’enlever les veines superficielles “malades” et ainsi supprimer les effets de la stase du sang au niveau des jambes. Le fait de supprimer les veines malades sans les remplacer ne modifie pas la circulation dans la mesure où les veines atteintes ne remplissaient déjà plus leur rôle normal : les supprimer améliore donc la circulation (les veines profondes assurant parfaitement la circulation veineuse). Un examen Echo-Doppler permet de déterminer s’il est nécessaire de pratiquer une intervention chirurgicale.
En dehors de la chirurgie, d’autres possibilités thérapeutiques peuvent être proposées : le port d’une compression élastique, la sclérothérapie qui utilise un produit sclérosant qui a pour but de détruire la veine traitée. La sclérothérapie est souvent nécessaire en complément de l’acte chirurgical.
MODALITES DE L’ACTE OPERATOIRE
En cas de première opération, le nom de l’intervention la plus couramment pratiquée est la crossectomie-stripping. Les veines les plus souvent responsables de l’insuffisance veineuse superficielle sont au nombre de deux sur chaque membre :
- la veine grande saphène (anciennement saphène interne), qui commence à la face interne de la cheville, chemine à la face interne du mollet et de la cuisse, et se termine au pli de l’aine en faisant une crosse qui rejoint en profondeur la veine fémorale commune (veine profonde principale). Pour l’enlever, une incision au pli de l’aine est nécessaire avec une autre incision plus petite à la face interne de la cheville et/ou au niveau de la jarretière.
- la veine petite saphène (anciennement saphène externe), qui commence à la face externe de la cheville, chemine à la face postérieure du mollet, se termine au pli de flexion du genou en faisant une crosse qui rejoint en profondeur la veine poplitée (veine profonde principale). Pour l’enlever, une incision est nécessaire derrière le genou avec une autre incision à la face externe de la cheville et/ou à la partie basse du mollet.
Les branches de ces veines principales peuvent également être responsables de varices qui sont enlevées par phlébectomies (micro-incisions cutanées par lesquelles elles sont extériorisées à l’aide d’un crochet).
Quelle que soit la technique chirurgicale utilisée, celle-ci est effectuée au bloc opératoire dans un milieu répondant aux normes d’asepsie et de sécurité en vigueur pour toute intervention chirurgicale. Elle nécessite une anesthésie qui sera fonction de la veine traitée, de la technique chirurgicale, de la durée prévisible de l’intervention mais aussi selon l’importance du geste chirurgical, de votre âge, de votre état de santé et de votre passé médical. Les modalités de celle-ci seront précisées au moment de la consultation avec l’un des médecins anesthésistes de l’établissement où aura lieu l’intervention. Elle nécessite une hospitalisation courte allant de quelques heures à quelques jours selon l’importance du geste chirurgical, de votre âge, de votre état de santé et de votre passé médical.
SUITES OPERATOIRES
Les suites opératoires sont généralement simples permettant une reprise d’activité presque normale dans les jours qui suivent l’intervention. Un arrêt de travail est souvent nécessaire (sa durée dépend de l’importance de geste chirurgical).
Cependant, un certain nombre de complications liées à l’acte chirurgical, peuvent survenir. Celles-ci sont classées ci-dessous par ordre de gravité et leur fréquence est précisée lorsqu’elle est connue.
Complications bénignes :
- Ecchymoses diffuses (quasi constant) sans conséquence, qui disparaissent rapidement.
- Hématomes collectés (= épanchement de sang) au niveau des incisions (= cicatrices), ou sur le trajet du stripping (peu fréquent).
- Inflammation responsable d’une induration douloureuse (= boules sensibles) au niveau des incisions ou sur le trajet du stripping (assez fréquent).
- Troubles ou retard de cicatrisation au niveau des incisions pouvant être ou non en rapport avec une infection localisée (rare mais plus fréquents chez les sujets obèses).
- Cicatrices inesthétiques ou hypertrophiques (chéloïdes) (rare).
- Coloration cutanée à type de pigmentation ou de rougeurs persistantes, apparition de télangiectasies (petites veinules dilatées de coloration bleue ou rouge) (peu fréquent).
- Saignement au niveau des incisions (rare) nécessitant parfois une réintervention.
- Oedème (= gonflement) postopératoire transitoire (très fréquent) des mollets et/ou des pieds disparaissant sans séquelle (nécessité de porter correctement la compression prescrite).
- Thrombose veineuse superficielle sur une branche collatérale sans gravité (peu fréquent) mais nécessitant un traitement médical.
Complications mineures :
- Ecoulement de lymphe par les cicatrices (= lymphorrhée) d’évolution le plus souvent favorable sans séquelle (exceptionnel).
- Troubles sensitifs localisés (sensation au niveau de la peau) pouvant se traduire par :
- des dysesthésies (peu fréquent) : diminution localisée de la sensibilité au toucher ou anesthésies, sensation de picotements, fourmis (disparition sans séquelle le plus souvent en quelques semaines).
- des hyperesthésies (rare) : sensation de brûlures, secousses électriques nécessitant parfois la prise de médicaments jusqu’à leur disparition.
- Oedème persistant nécessitant une compression élastique prolongée (rare).
Cas particuliers
- La thrombose veineuse profonde (= phlébite). Sa fréquence est rare, elle est estimée à 2/1000. Elle peut être :
– Localisée (au niveau des veines du mollet) souvent sans séquelle après traitement.
– Etendue vers la racine de la cuisse ou plus haut avec risque de syndrome post-thrombotique à distance : oedème voire ulcère de jambe.
Elle peut se compliquer exceptionnellement d’une embolie pulmonaire (= migration d’un caillot jusqu’aux poumons) qui est grave et qui peut entraîner le décès immédiat ou des problèmes respiratoires à distance. La thrombose veineuse profonde survient préférentiellement chez les sujets obèses ou à mobilité réduite, chez les sujets âgés, chez les patients atteints d’un trouble de la coagulation ou d’antécédents personnels ou familiaux de thrombose veineuse profonde, chez les patients ayant des maladies graves associées. Dans ces cas une prévention post-opératoire est nécessaire.
- Opérations pour récidives de varices :
– Les complications cutanées et les troubles de la cicatrisation sont plus fréquents. Les risques de lymphorrhée sont plus fréquents au niveau des reprises au pli de l’aine lorsqu’on réopère au niveau de la veine grande saphène.Les risques de troubles sensitifs sont plus fréquents dans les reprises de la fosse poplitée (derrière le genou) au niveau de la veine petite saphène.
Par ailleurs, l’insuffisance veineuse superficielle chronique est une maladie évolutive, raison pour laquelle il est indispensable d’avoir un suivi phlébologique post-opératoire au long cours (de nombreuses années, voire à vie) afin de prévenir les récidives.